- Record: found
- Abstract: found
- Article: found
Vacinação do Cardiopata contra COVID-19: As Razões da Prioridade
editorial
Wolney de Andrade Martins
1
,
2
,
3 ,
Gláucia Maria Moraes de Oliveira
4
,
5 ,
Andréa Araujo Brandão
5
,
6 ,
Ricardo Mourilhe-Rocha
5
,
6
,
7 ,
Evandro Tinoco Mesquita
1
,
3
,
5 ,
José Francisco Kerr Saraiva
5
,
8 ,
Fernando Bacal
5
,
9 ,
Marcelo Antônio Cartaxo Queiroga Lopes
5
19 February 2021
February 2021
There is no author summary for this article yet. Authors can add summaries to their articles on ScienceOpen to make them more accessible to a non-specialist audience.
Abstract
A pandemia da COVID-19
A Organização Mundial da Saúde reconheceu a COVID-19 como pandemia em 11 de março
de 2020 e, desde então, essa emergência de saúde pública converteu-se na principal
causa de óbitos no mundo, o que tornou seu enfrentamento uma prioridade inquestionável.
Ao escrevermos este editorial contabilizávamos 86.969.386 casos confirmados e 1.915.657
mortes por COVID-19 no mundo, dos quais 8.013.708 casos ocorreram no Brasil e resultaram
em 201.460 mortes.
1
Segundo as projeções do Institute for Health Metrics and Evaluation (IHME)
2
o Brasil atingirá 248.476 mortes por COVID-19 em 4 de abril de 2021. As projeções
para o dia 19 de março de 2021 estimam 242.738 [232.202 – 255.044] mortes, que poderiam
ser reduzidas para 241.668 [231.337 – 253.770], caso a vacina fosse rapidamente administrada,
e para 223.910 [215.565 – 233.360], caso a máscara fosse utilizada em 95% das situações
em todos os locais. Preocupa a magnitude do número de casos e óbitos por única doença
em tão pouco tempo. No momento, quando há crescimento de novos casos e internações,
começar a vacinar terá impacto na redução de mortes e internações em intervalo curto.
Apesar do esforço da comunidade científica, não há um tratamento específico para bloquear
a replicação viral. Nesse sentido, programas de vacinação são poderosos aliados e,
em virtude do notável progresso da ciência, já dispomos desse recurso.
O Brasil, por intermédio do Sistema Único de Saúde (SUS), tem se notabilizado pelo
êxito da execução de programas de vacinação da sua população. É premente a instituição
de política pública para vacinar dentro dos princípios do SUS: universalidade, integralidade
e equidade. Entretanto, diante dos movimentos antivacina que têm surgido em nível
mundial, é necessário um forte esforço para que se obtenha a adesão da população.
No passado, já enfrentamos com muito êxito essa incredulidade, como na Revolta da
Vacina vivida por Oswaldo Cruz. Miremo-nos nesse exemplo para superar essa grave crise
sanitária.
A epidemiologia das doenças cardiovasculares na COVID-19
No Brasil, entre 17 de março e 22 de maio de 2020, houve número maior de óbitos nas
capitais das regiões Norte, Nordeste e Sudeste, especialmente em São Paulo, Rio de
Janeiro, Fortaleza, Recife, Belém e Manaus, com menor ocorrência de notificação de
óbitos nas capitais do Sul e do Centro-Oeste e nos municípios do interior. Observamos
aumento de notificação de óbitos por causas cardiovasculares inespecíficas em todas
as regiões, nas capitais e no interior, principalmente nas regiões Norte, Nordeste
e Sudeste. Por outro lado, houve redução percentual das notificações de óbitos por
síndrome coronariana aguda (SCA) e acidente vascular cerebral (AVC), com maior magnitude
no Nordeste, seguindo-se as regiões Centro-Oeste e Sudeste (capital e interior).
3
A pandemia pelo coronavírus em 2020 no Brasil aumentou o número de óbitos gerais,
por doenças cardiovasculares (DCV) e por causas inespecíficas, assim como o número
de mortes súbitas em domicílio. As diferenças regionais exprimem as desigualdades
socioeconômicas e étnicas de um país continental, sendo ainda consequência de um sistema
de saúde com recursos heterogêneos e mal distribuídos.
3
COVID-19 é a novidade pandêmica. A DCV é nossa realidade endêmica, consolidada e irresoluta.
Ambas comprometem a saúde em todos os aspectos, individuais e coletivos, físicos,
psíquicos, sociais e econômicos. Em comum, ceifam vidas produtivas e promissoras.
Ainda carecemos de estudos duplo-cegos, randomizados, placebo-controlados que mostrem
a relação de causalidade entre vacinação contra COVID-19 e benefício nos cardiopatas.
Utilizemos então a melhor evidência disponível.
As vacinas e o impacto na humanidade
Apesar de terem surgido antes mesmo dos imunologistas, as vacinas provocaram impacto
no controle ou até erradicação de doenças outrora devastadoras. A varíola matava 29%
das crianças na Londres dos séculos XVII e XVIII e foi declarada extinta em 1980.
Quem entre nós fez diagnóstico de miocardite diftérica nos últimos 10 anos? Quantos
casos de tétano neonatal foram internados em seu hospital em 2020? Vacinações mudaram
a história natural das epidemias de difteria em 1940, de poliomielite em 1956, de
coqueluche em 1950, de sarampo em 1968, de doença meningocócica em 1999, entre muitas
outras. Entretanto, o vacilo nas campanhas resultou, invariavelmente, em reincidência.
4
O modelo ‘influenza’
A vacinação contra influenza é a experiência exitosa baseada em evidências mais próxima
da atual situação pandêmica pela COVID-19. Apesar de a vacinação contra influenza
ser recomendada pelas principais diretrizes em cardiologia, a cobertura vacinal é
baixa e aumentou pouco na última década.
5
A vacinação depende, em muito, da recomendação do cardiologista, que é, sobretudo,
“o clínico” do cardiopata, ouvido em diversas situações. O conhecimento e consequente
convencimento sobre a necessidade da vacina é determinante para sua difusão. A vacina
da influenza é o exemplo inequívoco: acha-se disponível, é de fácil acesso em campanhas,
mas sua cobertura não ultrapassa 25% dos pacientes com insuficiência cardíaca (IC).
5
,
6
A necessidade da vacinação contra influenza em cardiopatas foi determinada primeiramente
pelos relatos históricos de aumento de mortalidade nas epidemias e, posteriormente,
por estudos epidemiológicos.
5
O
Quadro 1
apresenta evidências que embasaram tais recomendações.
7
-
15
Hoje, sabe-se que a vacinação é medida eficaz na prevenção secundária, pois reduz
internações hospitalares por IC, AVC e SCA, além de reduzir mortalidade geral de modo
mais expressivo que muitos medicamentos ou intervenções.
5
,
6
Quadro 1
– Principais evidências que embasaram a recomendação da vacinação contra influenza
em cardiopatas
Autor
Ano
n
Principais conclusões
Nichol KL et al.7
2003
286.383 idosos
Vacina contra influenza reduziu mortalidade geral em 48%, hospitalizações por doença
cardíaca em 19% e AVC entre 16% e 23%
Yap FHY et al.8
2004
17.226 internações por DCNT
Influenza causou excedente de 45,6% de internações por IC
Sandoval C et al.9
2008
5.448 pacientes com disfunção ventricular sistólica
O risco de hospitalização por IC é 8% a 10% maior durante a estação de influenza,
independentemente de como é definida
Jorge JEL et al.10
2009
6.596 hospitalizações por IC
A sazonalidade com maior número de internações por IC descompensada ocorre também
em regiões de clima tropical
Estabragh ZR & Mamas MA11
2013
40 estudos
Influenza leva a efeito direto: miocardite com choque cardiogênico, aumento de IAM,
diminuição da mortalidade cardiovascular após vacinação
Wu WC et al.12
2014
107.045 pacientes com IC
Vacinação contra influenza reduziu mortalidade de pacientes com IC em 30 dias e 1
ano
Caldeira D et al.13
2015
4 estudos
Vacinação contra influenza é eficaz na prevenção secundária em pacientes com doença
cardiovascular. Faltam dados para comprovar a mesma ação em prevenção primária
Blaya-Nováková V et al.14
2016
227.984 pacientes seguidos por 5 anos
Vacinação contra influenza reduziu risco de mortalidade global no inverno em 41% por
ano
Fang YA et al.15
2016
4.406 pacientes com IRC e idade ≥55 anos.
Idosos com doença renal crônica que receberam vacinação anual contra influenza apresentam
menor risco de hospitalizações por IC
AVC: acidente vascular cerebral; DCNT: doenças crônicas não transmissíveis; IC: insuficiência
cardíaca; IAM: infarto agudo do miocárdio; IRC: insuficiência renal crônica.
As infecções e a síndrome inflamatória sistêmica
A influenza predispõe a pneumonia bacteriana secundária e, dessa forma, descompensa
o paciente com IC. Sim, é fato. Entretanto, deve-se ressaltar que a síndrome inflamatória
sistêmica secundária à influenza leva a alteração dos fatores de coagulação, hiperagregabilidade
plaquetária, além de aumento das proteínas de fase inflamatória, das citocinas e do
fator de necrose tumoral. Consequentemente, tem-se incremento dos fenômenos trombóticos
e depósito de fibrina, hipocontratilidade do cardiomiócito, inflamação e aceleração
da aterogênese e do remodelamento (
Figura 1
). Assim, explica-se facilmente o porquê da redução de SCA e AVC nos pacientes vacinados
em relação aos controles nos ensaios clínicos e observações epidemiológicas.
5
,
16
Figura 1
– Fisiopatologia das alterações cardiovasculares secundárias à inflamação sistêmica
na influenza.
A COVID-19 trouxe à tona a discussão dos mesmos mecanismos e manifestações já muito
bem estudados na influenza. É inegável que a resposta inflamatória apresentada na
COVID-19 seja mais exuberante e grave, associada ao risco de trombose. Portanto, conhecemos
as peculiaridades da imunização nesse subgrupo de indivíduos e somos capazes de recomendar
providências eficientes para ampliar as chances de sucesso do programa de imunização
contra a COVID-19.
COVID-19 e grupos de risco
Desde as primeiras séries publicadas a partir da China e da Itália, a gravidade da
COVID-19 sobressaiu nos portadores das doenças crônicas não transmissíveis, muito
provavelmente tomados em comum pela inflamação sistêmica crônica.
17
Descontadas as confusões suscitadas por interpretações inadequadas de estudos ecológicos,
o conceito de grupo de risco manteve-se nas publicações subsequentes. Na verdade,
fato já conhecido desde os estudos da influenza. O paciente com IC é um indubitável
exemplo de grupo prioritário e a Sociedade Brasileira de Cardiologia (SBC) já se manifestou
a respeito.
18
Recentemente, a SBC foi convidada pelo Ministério da Saúde para integrar a Câmara
Técnica e revisar o Programa Nacional de Imunização contra a COVID-19 e apontou sugestões
relativas à vacinação em enfermos acometidos por todas as DCV, definindo e especificando
grupos prioritários para a vacinação (
Quadro 2
).
Quadro 2
– Doenças cardiovasculares e cerebrovasculares prioritárias para vacinação contra
COVID-19. Sugestões oferecidas pela Sociedade Brasileira de Cardiologia ao Programa
Nacional de Imunizações do Ministério da Saúde
Síndrome/Doença cardiovascular ou cerebrovascular
Definição
Insuficiência cardíaca
IC com fração de ejeção reduzida, intermediária ou preservada, em estágios B, C ou
D, independentemente de classe funcional da
New York Heart Association
Pós-transplante cardíaco (usar vacinas de vírus inativado)
Cor-pulmonale e hipertensão pulmonar
Cor-pulmonale crônico, hipertensão pulmonar primária ou secundária
Hipertensão arterial resistente
Quando a PA permanece acima das metas recomendadas com o uso de três ou mais anti-hipertensivos
de diferentes classes, em doses máximas preconizadas e toleradas, administradas com
frequência, dosagem apropriada e comprovada adesão
ou
PA controlada em uso de quatro ou mais fármacos anti-hipertensivos
Hipertensão arterial estágio 3
PA sistólica ≥180 mmHg e/ou diastólica ≥110 mmHg independentemente da presença de
LOA ou comorbidade
Hipertensão arterial estágios 1 e 2
com
LOA e/
ou
comorbidade
PA sistólica entre 140 e 179 mmHg e/ou diastólica entre 90 e 109 mmHg
na presença de LOA
e/
ou
comorbidade
Cardiopatia hipertensiva
Cardiopatia hipertensiva (hipertrofia ventricular esquerda ou dilatação, sobrecarga
atrial e ventricular, disfunção diastólica e/ou sistólica, lesões em outros órgãos-alvo)
Síndromes coronarianas
Síndromes coronarianas crônicas (
angina pectoris
estável, cardiopatia isquêmica, pós infarto agudo do miocárdio, outras)
Valvopatias
Lesões valvares com repercussão hemodinâmica ou sintomática ou com comprometimento
miocárdico (estenose ou insuficiência aórtica, estenose ou insuficiência mitral, estenose
ou insuficiência pulmonar, estenose ou insuficiência tricúspide, outras)
Miocardiopatias e pericardiopatias
Miocardiopatias de qualquer etiologia ou fenótipo
Pericardite crônica
Cardiopatia reumática
Doenças da aorta, dos grandes vasos e fístulas arteriovenosas
Aneurismas, dissecções, hematomas da aorta e demais grandes vasos
Arritmias cardíacas
Arritmias cardíacas com importância clínica e/ou cardiopatia associada (fibrilação
e
flutter
atriais, outras)
Cardiopatias congênitas no adulto
Cardiopatias congênitas com repercussão hemodinâmica, crises hipoxêmica, insuficiência
cardíaca, arritmias, comprometimento miocárdico.
Próteses valvares e dispositivos cardíacos implantados
Portadores de próteses valvares biológicas ou mecânicas e dispositivos cardíacos implantados
(marca-passos, cardiodesfibriladores, ressincronizadores, assistência circulatória
de média e longa permanência)
Doença cerebrovascular
Acidente vascular cerebral isquêmico ou hemorrágico, ataque isquêmico transitório,
demência vascular
IC: insuficiência cardíaca; PA: pressão arterial; LOA: lesão de órgão-alvo. Fonte:
correspondência enviada ao Programa Nacional de Imunizações do Ministério da Saúde,
em 02/01/2021.
As atuais perspectivas com as diferentes vacinas contra COVID-19
Ainda há poucas vacinas testadas em estudos fase 2 ou 3. No entanto, os resultados
são muito positivos e impactantes, tanto em segurança quanto em eficácia. Merece destaque
que as vacinas apoiadas pela Pfizer,
19
Moderna
20
e AstraZeneca
21
incluíram idosos, cardiopatas, diabéticos, obesos graves, afrodescendentes e latinos.
E, apesar do número relativamente reduzido, essa inclusão permite-nos inferir a segurança
e a eficácia em pacientes cardiopatas. Os efeitos adversos observados foram locais,
porém menos comuns nos mais idosos. Os efeitos cardiovasculares observados, como hipertensão,
bradicardia, taquicardia, fibrilação atrial, SCA ou tromboembolia pulmonar, tiveram
frequência menor que 0,1% e foram semelhantes entre os vacinados e os que receberam
placebo (
Quadro 3
).
Quadro 3
– Características demográficas e clínicas dos voluntários vacinados contra COVID-19
nos ensaios clínicos
Características
BNT162b2 (Pfizer/BioNTech)19
mRNA-1273 (Moderna / NIAID / NIH)20
ChAdOx1 COV 003 (Oxford/ AstraZeneca)21
Número de voluntários (n)
44.820
30.420
23.848 (4.088 Brasil)
Faixa etária (anos)
16 a 91
18 a 95
≥18
Mediana idade (anos)
52 (42,2% ≥55)
51 (24,8% ≥65)
-
Afrodescendentes (%)
9
10,2
10,4**
Latinos ou Hispânicos (%)
28
24,8
-
Efeitos adversos
Dor local foi mais comum em vacinados Mais frequente nos mais jovens
Dor local após injeção mais frequente no grupo vacinado que placebo
Os efeitos adversos são mais comuns após a segunda dose Mais comuns nos mais jovens
Indisponível
Efeitos cardiovasculares
Indisponível
Bradicardia, síncope, taquicardia, síndrome coronariana aguda, fibrilação atrial,
hipertensão, hipotensão, todos <0,1% e semelhante frequência entre placebo e vacinados
Indisponível
Eficácia (%)
95,0 [IC 90,3 – 97,6]
94,1 [IC 89,3 – 96,8]
64,2 [IC 30,7 – 81,5]
Eficácia em subgrupos
Semelhante nos subgrupos, incluindo hipertensos, idosos, obesos e brasileiros
Semelhante em subgrupo de risco para COVID-19 grave
Indisponível
Obesos (IMC>30 kg/m2) (%)
35,1
6,7
20,4
Diabéticos (%)
38,4*
9,5
3,0**
Doença cardiovascular (%)
2,7*
4,5
12,0**
IMC: índice de massa corpórea. (*) Cálculo aproximado a partir de dados publicados
em apêndices do trabalho. (**) Dados referem-se à casuística do trabalho realizado
no Brasil (COV 003). Nota: dados obtidos e analisados com critérios diferentes, portanto,
com limitação quanto à comparação.
É oportuno destacar que o Brasil firmou parcerias, desde maio de 2020, para pesquisa
e desenvolvimento de vacinas que incluem transferência de tecnologia por intermédio
da Fundação Oswaldo Cruz e do Instituto Butantan. A vacina desenvolvida pela AstraZeneca
e pela Universidade de Oxford já teve seus resultados preliminares publicados e encontra-se
em uso na Inglaterra. Essa vacina será produzida em larga escala entre nós. Concomitantemente,
a vacina denominada CoronaVac, desenvolvida pelo laboratório Sinovac, será produzida
no Instituto Butantan. Esse Instituto informou nos meios de comunicação que “em estudo
clínico com 12.400 voluntários, o imunizante demonstrou eficácia de 78% para casos
leves e de 100% para casos moderados e graves.”
22
Portanto, há perspectivas objetivas de dispormos de vacinas.
É necessário enfatizar que o Brasil tem uma das mais avançadas legislações sanitárias
do mundo. A Constituição Federal consagra o acesso à saúde como direito fundamental:
“
A saúde é um direito de todos e dever do Estado, garantido mediante políticas sociais
e econômicas ...”.
Assim, políticas públicas de saúde seguras, eficazes, efetivas e custo-efetivas fazem
parte do mínimo existencial de cada brasileiro, devendo ser ofertadas de maneira universal,
integral e gratuita. Enquadram-se nesse contexto as campanhas de vacinação, verdadeiro
patrimônio consolidado dos brasileiros e orgulho nacional. À vista disso, criar todas
as condições para ofertar vacinas em um amplo programa de imunização contra a COVID-19
é “
direito de todos e dever do Estado
”, sob pena do dever constitucional converter-se em promessa inconsequente, frustrando
as justas expectativas depositadas no Estado brasileiro.
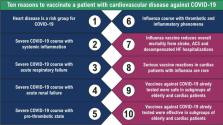
Por que vacinar?
Resumimos as dez razões para indicar a vacina ao seu paciente na
Figura 2
. É nosso ponto de vista, baseado na melhor evidência existente, que devemos nos engajar
na difusão desse conhecimento e motivar nossos pacientes. No entanto, impõe-se a manutenção
das eficazes e comprovadas medidas de prevenção ao contágio pela COVID-19: higienização
das mãos, uso de máscaras e distanciamento social. Em que pese que o programa de vacinação
poderá contribuir para a minimização do contágio, certamente as medidas clássicas
de prevenção deverão ser mantidas até que se prove definitivamente o benefício do
programa de vacinação.
Figura 2
– Dez razões para vacinar o paciente com doença cardiovascular contra COVID-19. AVC:
acidente vascular cerebral; SCA: síndrome coronariana aguda; IC: insuficiência cardíaca.
A Sociedade Brasileira de Cardiologia e seu compromisso com a ciência
A SBC não fugirá ao legado histórico, edificado no exemplo de Carlos Chagas, Dante
Pazzanese e nossos pioneiros, transmitido por mais de sete décadas aos mais de 14.000
associados, confirmado em seu propósito social. É objetivo da SBC “
Expandir, divulgar e incentivar, em todos os níveis, o conhecimento, o diagnóstico,
a prevenção e o tratamento das DCV, desenvolvendo campanhas educativas em conjunto
com o poder público e com outras entidades e associações, e divulgar, junto à sociedade
civil, os aspectos epidemiológicos das DCV, esclarecendo-a quanto às possibilidades
de prevenção e tratamento
”.
23
Apesar do elevado custo em vidas perdidas, a busca por solução eficiente para a pandemia,
trouxe-nos rápido avanço nas pesquisas, alicerçado em ciência de boa qualidade, deixando
um notável legado e conquistas. No curso de um ano, descreveram-se o quadro clínico,
o perfil epidemiológico e o agente etiológico em nível molecular, aprimoraram-se cuidados,
refutaram-se tratamentos empíricos e fúteis e produziram-se vacinas testadas em ensaios
clínicos. É a ciência em sua fascinante evolução por eficácia em prol da qualidade
e quantidade de vida. Mas, a grande lição tem sido a necessidade do fortalecimento
do sistema de saúde, o nosso SUS. A defesa intransigente do SUS, em síntese, é a defesa
da dignidade da pessoa humana, compromisso fundamental do Estado brasileiro. A SBC
e as demais sociedades científicas devem se aliar na luta pelo progresso e difusão
da ciência e pela consecução de políticas públicas capazes de melhorar a vida de cada
um dos mais de 220 milhões de brasileiros. Os princípios que nortearam a criação da
SBC em 1943, no meio da Segunda Guerra Mundial, são os mesmos que nos motivam nesta
crise sanitária sem precedentes.
Related collections
Most cited references26
- Record: found
- Abstract: found
- Article: found
Clinical Characteristics of 138 Hospitalized Patients With 2019 Novel Coronavirus–Infected Pneumonia in Wuhan, China
Dawei Wang, Bo Hu, Fangfang Zhu … (2020)
- Record: found
- Abstract: found
- Article: not found
Safety and Efficacy of the BNT162b2 mRNA Covid-19 Vaccine
- Record: found
- Abstract: found
- Article: not found
Efficacy and Safety of the mRNA-1273 SARS-CoV-2 Vaccine
Lindsey Baden, Hana El Sahly, Brandon Essink … (2020)